修回日期: 2026-03-21
接受日期: 2026-03-23
在线出版日期: 2026-03-28
溃疡性结肠炎(ulcerative colitis, UC)临床诊断与监测的金标准为结肠镜联合病理检查, 但该方法存在侵入性、患者依从性低等局限. 肠道超声(intestinal ultrasound, IUS)凭借无创、可床旁操作、能评估肠壁全层病变的优势, 成为UC一线评估手段. 本文系统梳理IUS的技术基础、核心评估参数及相关评分系统, 阐述其在UC治疗反应动态监测、预后预测中的应用价值, 介绍其在妊娠期、儿童等特殊人群的应用特点, 同时分析IUS与无创生物标志物联合应用在预测UC病情中的作用, 并指出其目前存在操作规范不统一等问题.
核心提要: 本文综述肠道超声(intestinal ultrasound, IUS)在溃疡性结肠炎(ulcerative colitis, UC)的应用价值, 其无创、可床旁评估肠壁全层病变, 弥补结肠镜局限, 成UC一线评估手段. IUS有标准化核心评估参数与多款评分系统, 可动态监测UC治疗反应, 精准预测预后, 是评估透壁愈合的核心工具, 适配妊娠、儿科等特殊人群, 联合经会阴超声、生物标志物能提升评估效能. 目前IUS存在操作规范不统一、特殊人群评估标准待完善等问题, 未来需通过标准化建设推动其临床规范化应用.
引文著录: 裴嘉娴, 赵晔. 肠道超声在溃疡性结肠炎监测与评估中的应用. 世界华人消化杂志 2026; 34(3): 258-264
Revised: March 21, 2026
Accepted: March 23, 2026
Published online: March 28, 2026
The gold standard for clinical diagnosis and monitoring of ulcerative colitis (UC) is colonoscopy combined with histopathological examination. However, this method has limitations such as invasiveness and low patient compliance. Intestinal ultrasound (IUS), with advantages of being non-invasive, bedside-accessible, and capable of assessing full-thickness intestinal wall lesions, has become a primary assessment tool for UC. This article systematically reviews the technical foundations, core assessment parameters, and related scoring systems of IUS. It elucidates its application value in dynamically monitoring treatment responses and predicting prognosis in UC, describes its use in special populations such as pregnant women and pediatric patients, analyzes the role of combining IUS with non-invasive biomarkers in predicting UC disease severity, and highlights current challenges such as inconsistent operational standards.
- Citation: Pei JX, Zhao Y. Application of intestinal ultrasound in monitoring and evaluation of ulcerative colitis. Shijie Huaren Xiaohua Zazhi 2026; 34(3): 258-264
- URL: https://www.wjgnet.com/1009-3079/full/v34/i3/258.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v34.i3.258
核心提要: 本文综述肠道超声(intestinal ultrasound, IUS)在溃疡性结肠炎(ulcerative colitis, UC)的应用价值, 其无创、可床旁评估肠壁全层病变, 弥补结肠镜局限, 成UC一线评估手段. IUS有标准化核心评估参数与多款评分系统, 可动态监测UC治疗反应, 精准预测预后, 是评估透壁愈合的核心工具, 适配妊娠、儿科等特殊人群, 联合经会阴超声、生物标志物能提升评估效能. 目前IUS存在操作规范不统一、特殊人群评估标准待完善等问题, 未来需通过标准化建设推动其临床规范化应用.
溃疡性结肠炎(ulcerative colitis, UC)是炎症性肠病(inflammatory bowel disease, IBD)的主要类型之一[1]. 结肠镜联合组织病理学检查是UC诊断与监测的"金标准", 可直观观察黏膜病变并获取病理标本, 为疾病确诊和活动度分级提供依据, 但该方法具有侵入性且检查前需严格肠道准备, 患者接受度与长期监测依从性偏低[2,3]. 肠道超声(intestinal ultrasound, IUS)通过肠道不同层面的超声波反射率差异成像, 可评估肠黏膜病变及肠壁周围并发症, 应用于IBD评估已40余年, 其无创、快速、可重复性强、患者耐受性好等优势显著, 已被多项指南与共识列为UC的一线评估手段[4-6]. 传统观点认为UC病变局限于黏膜及黏膜下层, 近年研究证实其为透壁性肠壁全层病变, 且透壁炎症程度与疾病活动度、复发风险及结肠切除风险相关. IUS可准确评估肠壁全层病理改变, 有效弥补了结肠镜仅能观察黏膜表面病变的不足[4,7,8]. 本文系统梳理IUS在UC诊断、疾病活动度评估、治疗反应监测及预后预测等方面的研究进展, 为优化UC患者的临床管理方案提供参考依据.
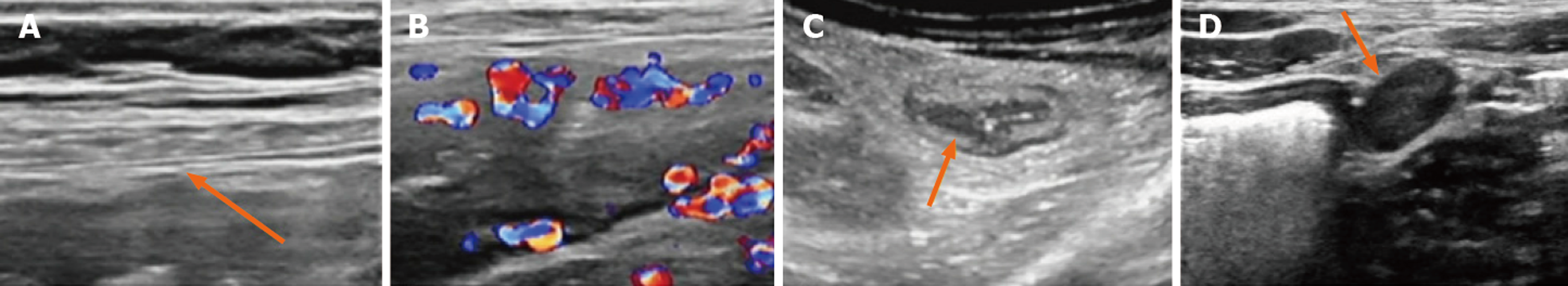
IUS的临床应用需遵循标准化操作规范与评估标准. 嘱患者检查前空腹4-6 h, 无需口服泻药、清洁灌肠等特殊肠道准备. 检查时遵循"从远及近"原则, 从直肠-乙状结肠开始, 依次系统扫查降结肠、结肠脾曲、横结肠、结肠肝曲、升结肠, 最终至回肠末段[9]. IUS评估UC的核心参数包括肠壁厚度(bowel wall thickness, BWT)、彩色多普勒信号(color Doppler signal, CDS)、肠壁分层及肠系膜脂肪增生, 同时可辅助评估是否存在肠系膜周围淋巴结肿大[10,11]. 内镜活动[Mayo内镜评分(Mayo endoscopic score, MES)2-3分]UC患者超声表现见图1. 当前被广泛国内外共识采纳的肠壁增厚判定标准为成人BWT>3.0 mm[12]、儿童BWT>2.0 mm[13]. 这一指标可作为肠道存在炎症的影像学提示. 肠壁增厚程度与UC病变程度呈正相关[14]. 最近陈宏桢等[15]的研究发现BWT是识别内镜活动最准确的IUS参数, 最佳诊断截断值为3.45 mm, 灵敏度为93.9%, 特异度为100.0%. 考虑现有研究得出的BWT阈值存在差异或与部分研究仅纳入病变最重肠段、部分研究纳入全结肠进行测量有关. 现血流信号常采用改良Limberg CDS评分, 该评分将血流信号分为0-3级: 0级为肠壁增厚, 但无异常血流信号; 1级为肠壁增厚, 见点状或短条状血流信号; 2级为肠壁增厚且可见>1 cm的长条状血流信号; 3级为肠壁增厚且出现与肠系膜相连的长条状血流信号. 通常认为改良Limberg CDS评分2-3级为UC疾病活动表现[16]. 正常肠壁结构在UC活动期出现模糊或消失, 这一现象的出现与UC疾病活动相关. 肠系膜脂肪增生表现为肠系膜肥厚、回声增高、脂肪包裹范围增加, 提示慢性炎症持续, 与UC复发风险相关[17]. 现有国内研究多为单中心、小样本探索, 且主要集中于单一指标的验证, 针对彩色多普勒评分、肠壁分层、肠系膜脂肪增生等多参数联合应用的系统性研究不足, 尚缺乏大样本、多中心、本土化的临床证据.
为客观量化UC疾病活动度, 临床研发了多款基于IUS的活动性评分系统. 一项以结肠镜结果为参考标准的研究基于BWT、肠壁血流(bowel wall flow, BWF)开发了米兰超声标准(Milan ultrasound criteria, MUC), 该评分系统操作简便、重现性良好, 与UC内镜活动度高度相关且具备预后预测价值, 适用于成人UC的快速病情评估[18,19]. 2021年Allocca等[20]经独立外部队列验证了MUC可有效评估UC疾病活动(验证队列曲线下面积为0.902), 且在不同操作者间具有良好的可重复性. 国际IUS节段活动性评分(international bowel ultrasound segmental activity score, IBUS-SAS)原本为克罗恩病设计, 后经证实同样适用于UC. 该评分纳入BWT、肠壁分层、BWF及肠系膜肥大4项参数, 需对结肠各段独立评分后进行综合评估, 可全面反映透壁性炎症及肠周组织病变, 与UC的内镜及组织学活动度均呈显著相关性, 但该系统评分相对复杂、学习曲线较长, 对操作者的临床经验要求较高, 主要适用于UC的精细病情评估、学术研究、多中心临床试验及疑难病例的分析评估. IBUS-SAS尚未建立用于定义UC改善的明确阈值[21,22]. 最近一项纳入49例UC患者的回顾性研究显示, BWT、MUC、IBUS-SAS均与同期MES显著相关, 其中治疗4-6 mo的IBUS-SAS对UC长期内镜结局预测效能最优[23]. 儿童UC活动指数(pediatric ulcerative colitis activity index, PUCAI)是评估儿童UC疾病活动性的无创临床指标, 该指标被美国食品和药物管理局批准用于儿童UC相关临床试验的开展及研究终点的疾病状态监测, 同时也是北美小儿胃肠营养肝病学会推荐的儿童UC健康管理评估方法. 相关研究证实, PUCAI在判断UC疾病严重程度方面与结肠镜结果具有良好的一致性, 可有效且可靠地预测儿童UC的疾病发展趋势, 适用于儿童UC患者治疗前的病情评估及治疗后的动态复查[24]. 但PUCAI无法反映接受英夫利昔单抗治疗的UC患儿较低的药物浓度状态[25]. 未来随着相关研究的不断深入, 有望整合各系统的优势形成通用评分标准, 进一步推动IUS在不同UC人群临床管理中的标准化、规范化应用. 上述各临床评分系统对比见表1.
| 评分系统名称 | 适用人群 | 主要优势 | 临床应用场景 |
| 米兰超声标准 | 成人UC患者 | 具备预后预测价值, 经外部验证; 操作者间一致性好 | 成人UC快速病情评估、常规临床筛查 |
| 国际肠道超声节段活动性评分 | 成人UC患者 | 评估全面, 与内镜、组织学活动度显著相关; 对长期内镜结局预测效能最优 | 精细病情评估、学术研究、多中心临床试验、疑难病例分析 |
| 儿童溃疡性结肠炎活动指数 | 儿童UC患者 | 无创易操作; 与结肠镜结果一致性良好; 可预测疾病进展、动态复查 | 儿童UC治疗前后评估、动态随访 |
当前国际专家共识制定了评估UC治疗反应的标准化超声定义, 为临床评估提供了量化标准: 超声缓解是UC治疗的理想目标, 定义为受累肠段的BWT≤3 mm且未探及BWF信号; 部分反应指BWT为4-5 mm, 可探及BWF信号, 提示治疗产生一定效果但未达缓解标准; 无反应指BWT≥6 mm、CDS≥2级、肠壁分层消失, 提示当前治疗无法有效控制炎症, 需及时调整治疗策略[26,27].
不同药物治疗UC的作用机制不同, 其治疗反应的超声动力学特征也存在差异. 抗TNF制剂是治疗中重度UC的重要方法, IUS可在治疗2周时捕捉到BWT的显著下降, 且该改善早于内镜下黏膜炎症状态的变化[28], 治疗12 wk时MUC评分≤6.2的患者长期内镜缓解率显著升高[29], 早期超声改善成为预测该类药物长期治疗结局的重要指标. 接受维得利珠单抗治疗的UC患者BWT的下降多在治疗后6 wk出现[28]. 接受JAK抑制剂治疗的UC患者治疗2 wk内BWT即可显著下降, 该特征也可用于急性重症UC(acute severe ulcerative colitis, ASUC)的疗效监测[30]. 针对ASUC疾病进展快、结肠切除风险高, 传统评估指标存在滞后性的特点, IUS可床旁操作的优势使其在早期治疗反应监测中展现出重要价值. 接受皮质类固醇治疗48 h后的ASUC患者IUS评估结果可预测治疗结局, BWT≥4 mm提示患者对类固醇治疗反应不佳, BWT<3 mm提示患者后续行结肠切除的风险较低[31,32].
同时, 针对UC不同治疗阶段需个体化规划IUS监测时间点. 诱导期为快速控制炎症、诱导临床缓解的关键阶段, 建议每4 wk监测1次评估药物起效情况及起效速度, 早期识别无反应或反应不佳的患者并及时调整治疗方案[28]. 维持期的治疗目标为维持长期缓解、促进透壁愈合, 建议每3-6 mo监测1次IUS, 重点关注BWT与CDS的变化, 及时发现无临床症状的亚临床复发[26]. 急性发作期患者病情波动大, 需按需行IUS监测, 快速评估炎症严重程度、排除并发症, 为紧急治疗调整提供实时依据. 此外, IUS可通过对肠道炎症状态的量化评估预测UC的短期与长期预后, 助力高风险患者的早期识别与分层干预. 其中基线IUS参数可有效预测UC患者短期治疗结局: 基线BWT≥6 mm或CDS≥2级的UC患者接受激素治疗后出现激素依赖或需要升级为生物制剂治疗的风险显著升高[33]. 儿童ASUC患者中, BWT>3.4 mm且肠壁层次结构消失[34]、MUC评分>10.54均为激素治疗失败的独立预测因子, MUC评分>12.5者结肠切除风险显著升高[35]. 在预测长期内镜缓解方面, 超声缓解状态与UC患者的长期内镜缓解高度相关, 成为临床预测该结局的重要非侵入性指标. 生物制剂治疗12 wk时, MUC评分≤6.2的患者实现长期内镜改善(MES≤1分)的几率是未达到该标准患者的5.8倍[29]; 儿童UC患者治疗后8 wk BWT≤2.7 mm或MUC评分<6.0与内镜缓解(MES = 0分)显著相关[36]. 此外, 治疗12 wk时MUC评分≤6.2对预测内镜完全缓解的阴性预测值高达96%[29]. 基于STRIDEⅡ的推荐, 透壁愈合已成为UC治疗的新兴目标. 在IUS中通常表现为BWT恢复正常, 即BWT<3 mm, 且彩色多普勒无血流信号[37]. 相较于单纯的黏膜愈合, 实现透壁愈合的UC患者疾病的长期复发率更低, 结直肠癌发生风险显著更低, 长期生活质量更高[38]. IUS作为评估透壁愈合的核心工具, 可早期识别肠壁的透壁炎症, 指导临床选择更有效的治疗药物, 并动态监测透壁愈合的进程, 为治疗方案调整提供依据, 成为改善UC患者长期预后的重要保障.
妊娠期UC患者的病情活动度与妊娠结局存在密切关联. 传统内镜检查的侵入性操作属性、计算机断层扫描(computed tomography, CT)等影像学检查的辐射暴露风险, 均使其无法应用于妊娠期的病情动态监测. Horsthuis等[39]对33项前瞻性研究分析证实, IUS、CT、磁共振成像(magnetic resonance imaging, MRI)在IBD诊断中灵敏度与特异度无显著差异, 其中IUS的诊断灵敏度为89.7%、特异度为95.6%, 与CT、MRI准确性相当, 且IUS具备成本低廉且可多次重复检查的特点, 成为妊娠期UC病情监测的首选影像学方式, 其检测所得的BWT异常与不良妊娠结局的风险升高存在显著相关性, 且能在临床症状与粪便钙卫蛋白(fecal calprotectin, FC)指标出现异常改变前早期识别肠道组织的潜在炎症活动[40,41]. 妊娠期实施IUS检查需重点扫查直肠、乙状结肠等UC高发肠段, 孕中晚期因子宫增大易对部分肠段的超声成像造成干扰, 此时可联合经会阴超声(transperineal ultrasound, TPUS)提升直肠部位病变评估的准确性与清晰度[42].
儿科UC患者的疾病临床特征与诊疗管理方案均与成人存在显著差异, 儿童期发病的UC病情表现更重、疾病进展速度更快, 需要接受手术干预的比例相对更高, 且肠道慢性炎症易引发营养不良、生长迟缓等问题, 严重影响儿童的正常生长发育[43]. IUS的无创、无辐射特性使其成为儿科UC病情监测的理想影像学工具. 现有研究认为BWT≥2.5 mm提示UC患儿存在中重度内镜下炎症[44].
TPUS可近距离清晰测量UC直肠病变, 其评估结果与内镜检查及组织学病理表现具有高度一致性[45]. 在直肠UC病变的评估中, 直肠BWT≤4 mm可有效预测内镜与组织学的愈合效果[46]. 儿科UC患者中, 直肠BWT≥4.5 mm且伴随CDS增加时可有效区分活动性UC与非IBD直肠炎[47]. 对于接受回肠储袋肛管吻合术或亚全结肠切除术的UC患者, 术后吻合口炎与直肠残株炎症是其出现术后症状的主要诱因, BWT≥4 mm 时高度提示上述术后并发症的发生, 同时TPUS可有效识别肛周脓肿、瘘管等UC相关并发症, 为UC直肠病变与术后并发症的临床诊断、治疗反应动态监测提供精准的影像学依据[48]. 将TPUS与IUS联合应用, 可实现对整个结直肠的无创、高分辨率全面评估.
单一检查手段难以全面捕捉UC的疾病特征, 将IUS与生物标志物相结合成为当前UC精准医学背景下的重要评估策略. FC浓度与肠道内中性粒细胞数量呈正相关, 可敏感反映黏膜层面的炎症活动, 但无法评估肠壁深层的透壁炎症[49]. IUS可直观显示肠壁全层的结构改变, 二者联合可显著提高UC黏膜愈合评估的准确性. 当FC低于150 μg/g、BWT<3 mm且无CDS时, 预测黏膜愈合的特异性可达94%[50]. 深度缓解是UC的理想治疗目标, 指患者临床症状缓解, 无腹痛、腹泻、便血等表现, 同时IUS显示肠壁结构正常, 且FC≤25 μg/g, 达到该标准的患者疾病复发风险极低, 长期预后最佳[51]. 临床症状缓解但IUS显示肠壁异常或FC>250 μg/g, 提示患者存在亚临床炎症, 此类患者虽无明显症状, 但肠道炎症仍在持续, 复发风险较高, 需积极调整或升级治疗方案, 以期实现透壁愈合[52]. 一项针对88例亚洲IBD患者的研究亦验证了BWT与FC联合检测可显著提升对UC内镜缓解的预测效能, 远优于单一指标[53]. 近期一项单中心前瞻性队列研究显示基于IUS参数和Hb、PLT、CRP等血清生化指标建立的人工智能模型可有效预测UC患者的内镜活动[54]. 一项纳入16项研究的荟萃分析进一步证实IUS与生化标志物联合应用可进一步提升临床诊断价值[55].
目前IUS在UC临床应用中仍存在局限. (1)各评分系统适用场景不清晰且缺乏大样本验证; (2)儿童、妊娠期等特殊人群的评估标准仍需完善; 和(3)受直肠解剖位置较深、有效声窗不足及盆腔气体干扰等因素影响, IUS对直肠区域的成像效果往往欠佳. 尽管TPUS可在一定程度上弥补上述缺陷, 但其在检出微小溃疡、精准判定黏膜愈合状态等方面, 仍难以完全取代内镜检查[56]. 未来需统一IUS操作与评估规范, 开展高质量多中心研究, 同时加强标准化培训, 推动其临床普及与规范化应用. 此外, 进一步探索人工智能辅助IUS量化诊断, 提升评估客观性与准确性; 整合现有评分体系优势构建通用评价标准, 推动IUS在UC全程管理中的规范化及智能化应用.
IUS凭借无创、无辐射、可床旁评估肠壁全层的优势, 成为UC临床管理的核心手段, 在疾病活动度评估、治疗监测及预后预测中价值显著. 其在特殊人群中的应用及TPUS模式的拓展弥补了传统监测的不足, 与FC等无创生物标志物联合可实现多维度炎症评估.
| 1. | da Silva BC, Lyra AC, Rocha R, Santana GO. Epidemiology, demographic characteristics and prognostic predictors of ulcerative colitis. World J Gastroenterol. 2014;20:9458-9467. [PubMed] [DOI] |
| 2. | Spiceland CM, Lodhia N. Endoscopy in inflammatory bowel disease: Role in diagnosis, management, and treatment. World J Gastroenterol. 2018;24:4014-4020. [PubMed] [DOI] |
| 3. | Sakurai T, Saruta M. Positioning and Usefulness of Biomarkers in Inflammatory Bowel Disease. Digestion. 2023;104:30-41. [PubMed] [DOI] |
| 4. | Strobel D, Goertz RS, Bernatik T. Diagnostics in inflammatory bowel disease: ultrasound. World J Gastroenterol. 2011;17:3192-3197. [PubMed] [DOI] |
| 5. | Kumar R, Melmed GY, Gu P. Imaging in Inflammatory Bowel Disease. Rheum Dis Clin North Am. 2024;50:721-733. [PubMed] [DOI] |
| 6. | Medellin A, Wilson SR. Bowel Ultrasound. Radiol Clin North Am. 2025;63:83-96. [PubMed] [DOI] |
| 7. | Krugliak Cleveland N, Torres J, Rubin DT. What Does Disease Progression Look Like in Ulcerative Colitis, and How Might It Be Prevented? Gastroenterology. 2022;162:1396-1408. [PubMed] [DOI] |
| 8. | Papadakis KA. Chemokines in inflammatory bowel disease. Curr Allergy Asthma Rep. 2004;4:83-89. [PubMed] [DOI] |
| 9. | Elliott CL, Maclachlan J, Beal I. Paediatric bowel ultrasound in inflammatory bowel disease. Eur J Radiol. 2018;108:21-27. [PubMed] [DOI] |
| 10. | Hurlstone DP, Sanders DS, Lobo AJ, McAlindon ME, Cross SS. Prospective evaluation of high-frequency mini-probe ultrasound colonoscopic imaging in ulcerative colitis: a valid tool for predicting clinical severity. Eur J Gastroenterol Hepatol. 2005;17:1325-1331. [PubMed] [DOI] |
| 11. | Dolinger MT, Kayal M. Intestinal ultrasound as a non-invasive tool to monitor inflammatory bowel disease activity and guide clinical decision making. World J Gastroenterol. 2023;29:2272-2282. [PubMed] [DOI] |
| 12. | Kucharzik T, Tielbeek J, Carter D, Taylor SA, Tolan D, Wilkens R, Bryant RV, Hoeffel C, De Kock I, Maaser C, Maconi G, Novak K, Rafaelsen SR, Scharitzer M, Spinelli A, Rimola J. ECCO-ESGAR Topical Review on Optimizing Reporting for Cross-Sectional Imaging in Inflammatory Bowel Disease. J Crohns Colitis. 2022;16:523-543. [PubMed] [DOI] |
| 13. | Ruess L, Blask AR, Bulas DI, Mohan P, Bader A, Latimer JS, Kerzner B. Inflammatory bowel disease in children and young adults: correlation of sonographic and clinical parameters during treatment. AJR Am J Roentgenol. 2000;175:79-84. [PubMed] [DOI] |
| 14. | Takahara M, Hiraoka S, Ohmori M, Takeuchi K, Takei K, Yasutomi E, Igawa S, Yamamoto S, Yamasaki Y, Inokuchi T, Kinugasa H, Harada K, Ohnishi H, Okada H. The Colon Wall Thickness Measured Using Transabdominal Ultrasonography Is Useful for Detecting Mucosal Inflammation in Ulcerative Colitis. Intern Med. 2022;61:2703-2709. [PubMed] [DOI] |
| 15. | 陈 宏桢, 刘 翠景, 王 冬, 郭 金波, 宋 佳, 李 风华, 尹 凤荣, 时 晓冬, 李 忱阳, 张 晓岚. 经腹壁肠管超声参数与溃疡性结肠炎疾病活动的相关性研究. 中华消化杂志. 2025;45:324-330. [DOI] |
| 16. | Nagarajan KV, Bhat N. Intestinal ultrasound in inflammatory bowel disease: New kid on the block. Indian J Gastroenterol. 2024;43:160-171. [PubMed] [DOI] |
| 17. | 中国炎症性肠病诊疗质控评估中心; 中华医学会消化病学分会炎症性肠病学组, 中华医学会超声分会腹部超声学组. 中国炎症性肠病肠道超声检查及报告规范专家指导意见. 中华超声影像学杂志. 2024;33:185-192. [DOI] |
| 18. | Allocca M, Filippi E, Costantino A, Bonovas S, Fiorino G, Furfaro F, Peyrin-Biroulet L, Fraquelli M, Caprioli F, Danese S. Milan ultrasound criteria are accurate in assessing disease activity in ulcerative colitis: external validation. United European Gastroenterol J. 2021;9:438-442. [PubMed] [DOI] |
| 19. | Maeda M, Sagami S, Tashima M, Yamana Y, Karashima R, Miyatani Y, Hojo A, Nakano M, Hibi T, Kobayashi T. Milan Ultrasound Criteria Predict Relapse of Ulcerative Colitis in Remission. Inflamm Intest Dis. 2023;8:95-104. [PubMed] [DOI] |
| 20. | Allocca M, Dell'Avalle C, Craviotto V, Furfaro F, Zilli A, D'Amico F, Bonovas S, Peyrin-Biroulet L, Fiorino G, Danese S. Predictive value of Milan ultrasound criteria in ulcerative colitis: A prospective observational cohort study. United European Gastroenterol J. 2022;10:190-197. [PubMed] [DOI] |
| 21. | Innocenti T, Rocco C, Balena E, Petrucci G, Lynch EN, Bagnoli S, Macrì G, Rogai F, Orlandini B, Bonanomi AG, Milani S, Galli A, Biagini MR, Milla M, Dragoni G. The use of International Bowel Ultrasound Segmental Activity Score (IBUS-SAS) in patients with ulcerative colitis: applicability and comparison with other ultrasound scores. J Crohns Colitis. 2025;19:jjaf050. [PubMed] [DOI] |
| 22. | Fischer S, Fischmann D, Wilde J, Vetter M, Wolf L, Geppert C, Atreya R, Waldner M, Strobel D, Neurath MF, Haberkamp S, Zundler S. IBUS-SAS Is a Highly Accurate Intestinal Ultrasound Score for Predicting Endoscopic Disease Activity in Ulcerative Colitis. United European Gastroenterol J. 2025;13:1253-1262. [PubMed] [DOI] |
| 23. | Ma L, Wang Z, Zhang X, Xiao M, Qin J, Zhou M, Yang H, Zhu Q, Li W. The value of intestinal ultrasound scores in predicting long-term endoscopic outcomes in ulcerative colitis. Ther Adv Gastroenterol. 2025;18:17562848251375374. [PubMed] [DOI] |
| 24. | Turner D, Hyams J, Markowitz J, Lerer T, Mack DR, Evans J, Pfefferkorn M, Rosh J, Kay M, Crandall W, Keljo D, Otley AR, Kugathasan S, Carvalho R, Oliva-Hemker M, Langton C, Mamula P, Bousvaros A, LeLeiko N, Griffiths AM; Pediatric IBD Collaborative Research Group. Appraisal of the pediatric ulcerative colitis activity index (PUCAI). Inflamm Bowel Dis. 2009;15:1218-1223. [PubMed] [DOI] |
| 25. | Hoekman DR, Brandse JF, de Meij TG, Hummel TZ, Löwenberg M, Benninga MA, D'Haens GR, Kindermann A. The association of infliximab trough levels with disease activity in pediatric inflammatory bowel disease. Scand J Gastroenterol. 2015;50:1110-1117. [PubMed] [DOI] |
| 26. | Allocca M, D'Amico F, Fiorino G, Jairath V, Kucharzik T, Peyrin-Biroulet L, Danese S. Systematic review on definitions of intestinal ultrasound treatment response and remission in inflammatory bowel disease. J Crohns Colitis. 2025;19:jjaf011. [PubMed] [DOI] |
| 27. | Ilvemark JFKF, Hansen T, Goodsall TM, Seidelin JB, Al-Farhan H, Allocca M, Begun J, Bryant RV, Carter D, Christensen B, Dubinsky MC, Gecse KB, Kucharzik T, Lu C, Maaser C, Maconi G, Nylund K, Palmela C, Wilson SR, Novak K, Wilkens R. Defining Transabdominal Intestinal Ultrasound Treatment Response and Remission in Inflammatory Bowel Disease: Systematic Review and Expert Consensus Statement. J Crohns Colitis. 2022;16:554-580. [PubMed] [DOI] |
| 28. | de Voogd FA, Bots SJ, van Wassenaer EA, de Jong M, Pruijt MJ, D'Haens GR, Gecse KB. Early Intestinal Ultrasound Predicts Clinical and Endoscopic Treatment Response and Demonstrates Drug-Specific Kinetics in Moderate-to-Severe Ulcerative Colitis. Inflamm Bowel Dis. 2024;30:1992-2003. [PubMed] [DOI] |
| 29. | Allocca M, Dell'Avalle C, Furfaro F, Zilli A, D'Amico F, Peyrin-Biroulet L, Fiorino G, Danese S. Early Intestinal Ultrasound Predicts Long-Term Endoscopic Response to Biologics in Ulcerative Colitis. J Crohns Colitis. 2023;17:1579-1586. [PubMed] [DOI] |
| 30. | Gilmore R, Murali A, Etchegaray A, Swe E, An YK, Begun J. Upadacitinib and vedolizumab combination therapy for the management of refractory ulcerative colitis and Crohn's disease. Intest Res. 2025;23:475-482. [PubMed] [DOI] |
| 31. | Ilvemark JFKF, Wilkens R, Thielsen P, Dige A, Boysen T, Brynskov J, Bjerrum JT, Seidelin JB. Early intestinal ultrasound in severe ulcerative colitis identifies patients at increased risk of 1-year treatment failure and colectomy. J Crohns Colitis. 2024;jjae101. [PubMed] [DOI] |
| 32. | Josefsen S, Larsen TR, Wilkens R, Seidelin JB, Burisch J, Attauabi M, Bjerrum JT. Transabdominal Intestinal Ultrasonography in Monitoring and Predicting Outcomes in Ulcerative Colitis-A Systematic Review. J Clin Med. 2025;15:35. [PubMed] [DOI] |
| 33. | Chugh R, Gu P, Dolinger MT. Intestinal Ultrasound for Monitoring Colonic Inflammation in Inflammatory Bowel Disease. Curr Gastroenterol Rep. 2025;27:61. [PubMed] [DOI] |
| 34. | Scarallo L, Maniscalco V, Paci M, Renzo S, Naldini S, Barp J, Tasciotti L, Lionetti P. Bowel Ultrasound Scan Predicts Corticosteroid Failure in Children With Acute Severe Colitis. J Pediatr Gastroenterol Nutr. 2020;71:46-51. [PubMed] [DOI] |
| 35. | Yuan B, Huang P, Yang M, Tang G, Wang F. Intestinal ultrasound scan predicts corticosteroid failure and colectomy risk in patients with ulcerative colitis. Eur J Gastroenterol Hepatol. 2024;36:884-889. [PubMed] [DOI] |
| 36. | Dolinger MT, Aronskyy I, Spencer EA, Pittman N, Dubinsky MC. Early intestinal ultrasound response to biologic and small molecule therapy is accurate to predict treat-to-target endoscopic outcomes in children with ulcerative colitis: results from the prospective super sonic-UC study. J Crohns Colitis. 2025;19:jjaf075. [PubMed] [DOI] |
| 37. | Lim CT, Teichert C, Pruijt M, De Voogd F, D'Haens G, Gecse K. Transmural healing in ulcerative colitis patients improves long-term outcomes compared to endoscopic healing alone. J Crohns Colitis. 2025;19:jjaf149. [PubMed] [DOI] |
| 38. | Barchi A, Dal Buono A, D'Amico F, Furfaro F, Zilli A, Fiorino G, Parigi TL, Peyrin-Biroulet L, Danese S, Allocca M. Leaving behind the Mucosa: Advances and Future Directions of Intestinal Ultrasound in Ulcerative Colitis. J Clin Med. 2023;12:7569. [PubMed] [DOI] |
| 39. | Horsthuis K, Bipat S, Bennink RJ, Stoker J. Inflammatory bowel disease diagnosed with US, MR, scintigraphy, and CT: meta-analysis of prospective studies. Radiology. 2008;247:64-79. [PubMed] [DOI] |
| 40. | Pillet J, Voirol-Perrin J, Martel M, Kherad O, Restellini S. Intestinal Ultrasonography Diagnostic Performance and Feasibility in IBD during Pregnancy: A Systematic Review and Narrative Synthesis. Inflamm Intest Dis. 2024;9:229-240. [PubMed] [DOI] |
| 41. | De Voogd F, Joshi H, Van Wassenaer E, Bots S, D'Haens G, Gecse K. Intestinal Ultrasound to Evaluate Treatment Response During Pregnancy in Patients With Inflammatory Bowel Disease. Inflamm Bowel Dis. 2022;28:1045-1052. [PubMed] [DOI] |
| 42. | Pal P, Mateen MA, Pooja K, Gupta R, Tandan M, Reddy DN. Transperineal ultrasound: Role in inflammatory bowel disease management. World J Gastroenterol. 2025;31:109811. [PubMed] [DOI] |
| 43. | Ochoa B, McMahon L. Surgery for ulcerative colitis. Semin Pediatr Surg. 2024;33:151404. [PubMed] [DOI] |
| 44. | Chavannes M, Hart L, Hayati Rezvan P, Dillman JR, Polk DB. Bedside Intestinal Ultrasound Predicts Disease Severity and the Disease Distribution of Pediatric Patients With Inflammatory Bowel Disease: A Pilot Cross-sectional Study. Inflamm Bowel Dis. 2024;30:402-409. [PubMed] [DOI] |
| 45. | Hoffmann JC, Ungewitter T. Role of Intestinal Ultrasound for IBD Care: A Practical Approach. Diagnostics (Basel). 2024;14:1639. [PubMed] [DOI] |
| 46. | Sagami S, Kobayashi T, Aihara K, Umeda M, Morikubo H, Matsubayashi M, Kiyohara H, Nakano M, Ohbu M, Hibi T. Transperineal ultrasound predicts endoscopic and histological healing in ulcerative colitis. Aliment Pharmacol Ther. 2020;51:1373-1383. [PubMed] [DOI] |
| 47. | Tokushima K, Jimbo K, Suzuki M, Endo Y, Hibio M, Maruyama K, Kashiwagi K, Arai N, Sato M, Kudo T, Hoshino E, Ohtsuka Y, Shimizu T. Differentiation of Active Ulcerative Colitis vs Noninflammatory Bowel Disease Proctitis by Transperineal Superb Microvascular Imaging. Inflamm Bowel Dis. 2024;30:1103-1111. [PubMed] [DOI] |
| 48. | Cao F, Ma TH, Liu GJ, Wen YL, Wang HM, Kuang YY, Qin S, Liu XY, Huang BJ, Wang L. Correlation between Disease Activity and Endorectal Ultrasound Findings of Chronic Radiation Proctitis. Ultrasound Med Biol. 2017;43:2182-2191. [PubMed] [DOI] |
| 49. | Ayling RM, Kok K. Fecal Calprotectin. Adv Clin Chem. 2018;87:161-190. [PubMed] [DOI] |
| 50. | Yzet C, Meudjo E, Brazier F, Hautefeuille V, Moreau C, Robert C, Decrombecque C, Sarba R, Pichois R, Richard N, Meynier J, Fumery M. Intestinal Ultrasound, Fecal Calprotectin, and Their Combination to Predict Endoscopic Mucosal Healing in Ulcerative Colitis: A Real-Life Cross-Sectional Study. Inflamm Bowel Dis. 2025;31:1231-1236. [PubMed] [DOI] |
| 51. | Carlsen K, Riis LB, Elsberg H, Maagaard L, Thorkilgaard T, Sørbye SW, Jakobsen C, Wewer V, Florholmen J, Goll R, Munkholm P. The sensitivity of fecal calprotectin in predicting deep remission in ulcerative colitis. Scand J Gastroenterol. 2018;53:825-830. [PubMed] [DOI] |
| 52. | Dulai PS, Feagan BG, Sands BE, Chen J, Lasch K, Lirio RA. Prognostic Value of Fecal Calprotectin to Inform Treat-to-Target Monitoring in Ulcerative Colitis. Clin Gastroenterol Hepatol. 2023;21:456-466.e7. [PubMed] [DOI] |
| 53. | Lin WC, Wong JM, Tung CC, Lin CP, Chou JW, Wang HY, Shieh MJ, Chang CH, Liu HH, Wei SC; Taiwan Society of Inflammatory Bowel Disease Multicenter Study. Fecal calprotectin correlated with endoscopic remission for Asian inflammatory bowel disease patients. World J Gastroenterol. 2015;21:13566-13573. [PubMed] [DOI] |
| 54. | Zhao Y, Pei J, Li Y, Pu T, Wen H. P0473 Establishment of a prediction model for endoscopic activity of Ulcerative Colitis based on Intestinal ultrasound combined with biochemical indicators. J Crohns Colitis. 2025;19:i999-i1000. [DOI] |
| 55. | Huynh D, Rubtsov D, Basu D, Khaing MM. The Diagnostic Utility of Biochemical Markers and Intestinal Ultrasound Compared with Endoscopy in Patients with Crohn's Disease and Ulcerative Colitis: A Systemic Review and Meta-Analysis. J Clin Med. 2024;13:3030. [PubMed] [DOI] |
学科分类: 胃肠病学和肝病学
手稿来源地: 河南省
同行评议报告学术质量分类
A级 (优秀): A
B级 (非常好): 0
C级 (良好): C
D级 (一般): 0
E级 (差): E
科学编辑: 刘继红 制作编辑:张砚梁